Monkeypox: ecos de la viruela
Fiebre, dolor de cabeza, inflamación de los linfonodos y erupciones cutáneas son algunos de sus principales síntomas. El brote de la viruela del mono se convierte en una nueva preocupación para la salud pública.
En medio de una pandemia por SARS-CoV-2 que continúa sumando olas en distintos países surgen otras amenazas para la salud. Primero fue la hepatitis infantil aguda de origen desconocido, patología que tiene en alerta desde abril a la comunidad científica y cuya etiología se atribuye preliminarmente al adenovirus F41. Ahora es el turno del monkeypox o viruela del mono, brote que desde principios de mayo registra casos confirmados y cientos de sospechas en Reino Unido, España, Italia, Portugal, Suecia, Canadá y Estados Unidos, lo que refuerza la idea de una transmisión comunitaria.
Se categoriza como una enfermedad zoonótica y es causada por un patógeno perteneciente al grupo de los orthopoxvirus, similar al variola, agente causante de la viruela. En África Occidental y Central es endémica y aunque ha generado brotes esporádicos fuera de ese continente, nunca antes había circulado en Europa. Por este motivo la preocupación va en aumento, pese al llamado de las autoridades sanitarias a mantener la tranquilidad.
De acuerdo con los Centros para el Control y Prevención de Enfermedades de Estados Unidos (CDC) presenta síntomas similares a los de la viruela común, pero más leves. Solo una de cada 100 infecciones resulta mortal, aunque epidemiólogos advierten que las tasas pueden aumentar entre personas con el sistema inmunitario debilitado. Existen dos cepas principales: Congo, la más grave con hasta 10% de mortalidad; y África Occidental, que alcanza 1%.
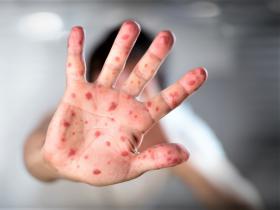
Los contagios se producen por intercambio de fluidos corporales y gotas de saliva [1]. También podría darse por transmisión indirecta por contacto con objetos contaminados. El periodo de incubación oscila entre los seis a 13 días, aunque en ocasiones pueden llegar a los 21. Los signos descritos son fiebre superior a 38,5 grados, dolor de cabeza intenso, escalofríos, fatiga, artralgia, molestias en músculos y espalda, además de inflamación de los linfonodos. Una característica, tal vez la más llamativa, son erupciones cutáneas que evolucionan hasta convertirse en pústulas.
“Por lo general se presentan primero en el rostro y luego se extienden a las extremidades. El número de lesiones varía desde unas pocas hasta varios miles y afectan a las mucosas de la boca (70% de los casos), genitales (30%), conjuntiva palpebral (20%) y córnea”, comenta en su cuenta de Twitter David Grandioso Vas, microbiólogo del Hospital Universitario La Paz de Madrid en España.
El curso en personas sanas suele ser benigno y los síntomas remiten después de dos o tres semanas. Según confirmó los CDC, los primeros casos detectados en Reino Unido son resultado de relaciones sexuales sin protección entre hombres.
¿Primera vez en humanos?
La enfermedad se descubrió en 1958 tras dos brotes en colonias de simios utilizados para experimentación científica. El virus se aisló e identificó cuando los monos fueron enviados desde Singapur a un centro de investigación de Dinamarca [2]. Los datos disponibles sugieren que los roedores africanos son el reservorio natural y varios mamíferos pueden transmitirla a las personas.
El primer caso en humanos fue notificado en 1970 en Bokenda, una aldea de la República Democrática del Congo durante un período de intensificación de los esfuerzos por erradicar la viruela [3]. Se trató de un niño de apenas nueve meses que fue internado en el Hospital General de Basankusu con sospecha de haber contraído la infección. Sin embargo, una muestra enviada al Centro de Referencia de Viruela de la Organización Mundial de la Salud (OMS) en Moscú reveló que los síntomas eran consecuencia del virus de la viruela del mono.
Se creyó que la causa radicaba en la ingesta de un animal portador o a un contacto estrecho con este, lo que finalmente no pudo comprobarse. El estudio realizado en Rusia demostró que el menor era el único de su familia que no había sido vacunado contra la viruela humana.
Un ensayo plantea que la inmunidad contra la viruela alcanzada gracias a la vacunación y la posterior falta de esfuerzos por sostener las inoculaciones allanaron el camino para que la viruela del simio ganara relevancia clínica [4].
Los casos en África son frecuentes. Entre 2017 y 2022 se registraron 558 y ocho fallecimientos. Debido a que la mayoría ocurren en zonas rurales se sospecha que la falta de notificación puede traducirse en una subestimación de la amenaza potencial de este patógeno [5].
El primer paciente confirmado en Londres por la Agencia de Seguridad Sanitaria del Reino Unido había viajado recientemente a Nigeria. Los últimos infectados no tienen conexiones con los anteriores.
Vigilancia, vacunación y promoción
En lo que parece una ironía del destino, casi en paralelo a la confirmación de los primeros casos se conmemoró el cuadragésimo segundo aniversario de la erradicación de la viruela. El 8 de mayo de 1980 durante la 33ª Asamblea Mundial de la Salud se declaró el término de una enfermedad que asoló a la humanidad durante más de tres mil años y que solo en el siglo XX causó la muerte de 400 millones de personas. Fue un esfuerzo gigantesco encabezado por el epidemiólogo estadounidense Donald Henderson (1928 – 2016), quien se autodefinía como “un detective de las enfermedades”.
En Europa se han activado las alarmas y se estudia cómo enfrentar este brote. Mientras la Agencia Española de Medicamentos y Productos Sanitarios analiza la efectividad de antivirales y vacunas, la OMS ha recomendado realizar un rastreo detallado de los contactos estrechos de los contagiados, junto con efectuar exámenes exhaustivos de todas las erupciones cutáneas inusuales. Por ahora se busca implementar la misma estrategia del doctor Henderson: vigilancia, vacunación y promoción.
El Centro Europeo para la Prevención y el Control de Enfermedades aconseja que las personas de alto riesgo que hayan estado en contacto estrecho reciban la vacuna contra la viruela, la que otorgaría una protección superior a 80%. El uso de antivirales como cidofovir y ST-246, así como inmunoglobulinas específicas pueden ser medidas efectivas.
Para el microbiólogo de la Universidad de Salamanca en España, Raúl Rivas González, “es pertinente efectuar un seguimiento de todos los nuevos casos de la viruela del mono. Se deben llevar a cabo todas las acciones preventivas necesarias, porque esta enfermedad constituye una amenaza significativa para la salud humana”.
Referencias
[1] Verreault D, Killeen SZ, Redmann RK, Roy CJ. Susceptibility of monkeypox virus aerosol suspensions in a rotating chamber. J Virol Methods. 2013 Feb;187(2):333-7.
[2] Cho CT, Wenner HA. Monkeypox virus. Bacteriol Rev. 1973 Mar;37(1):1-18.
[3] Ladnyj ID, Ziegler P, Kima E. A human infection caused by monkeypox virus in Basankusu Territory, Democratic Republic of the Congo. Bull World Health Organ. 1972;46(5):593-7.
[4] Nguyen PY, Ajisegiri WS, Costantino V, Chughtai AA, MacIntyre CR. Reemergence of Human Monkeypox and Declining Population Immunity in the Context of Urbanization, Nigeria, 2017-2020. Emerg Infect Dis. 2021 Apr;27(4):1007–14.
[5] Sklenovská N, Van Ranst M. Emergence of Monkeypox as the Most Important Orthopoxvirus Infection in Humans. Front Public Health. 2018 Sep 4;6:241.
Por Óscar Ferrari Gutiérrez
Temas Relacionados