Dos subtipos de cáncer de cabeza y cuello asociados al VPH
Se sabe relativamente poco sobre los factores que contribuyen a la aparición de estos tumores y sobre lo que hace que algunos sean más agresivos y resistentes al tratamiento que otros.
La incidencia del carcinoma de células escamosas de cabeza y cuello (CECC) asociado al virus del papiloma humano (VPH+) ha aumentado drásticamente en las últimas décadas y sigue aumentando. Debido a la larga latencia desde la infección hasta la formación del tumor, no se espera que la vacunación contra el VPH afecte a esta epidemia hasta 2060. A pesar de la mayor tasa de curación asociada, entre el 20 y el 30% de los pacientes sufren recidivas y las opciones curativas son limitadas.
Para determinar por qué algunos pacientes responden mejor a la radioterapia que otros, los investigadores del Departamento de Otorrinolaringología/Cirugía de Cabeza y Cuello de la Facultad de Medicina de la UNC y del Centro Oncológico Integral Lineberger formaron una sólida colaboración con investigadores del Centro Oncológico de Yale, y han publicado un estudio, que revela que los cánceres de cabeza y cuello VPH+ pueden dividirse en dos subtipos distintos que determinan la respuesta de los pacientes al tratamiento, siendo uno de ellos más sensible a la radioterapia. Así también descubrieron un nuevo mecanismo de carcinogénesis que refuerza los crecientes esfuerzos por personalizar el tratamiento.
En la actualidad, muchos pacientes son tratados con altas dosis de radiación combinadas con quimioterapia. Pero los efectos secundarios -que incluyen fibrosis muscular, dificultades para tragar y endurecimiento de las arterias- pueden durar toda la vida. Determinar el resultado puede ser difícil para los médicos por el tipo y la intensidad del tratamiento sin saber cómo responderá el tumor del paciente a la terapia.
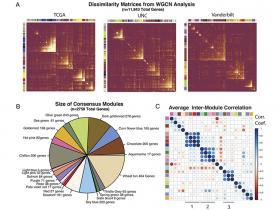
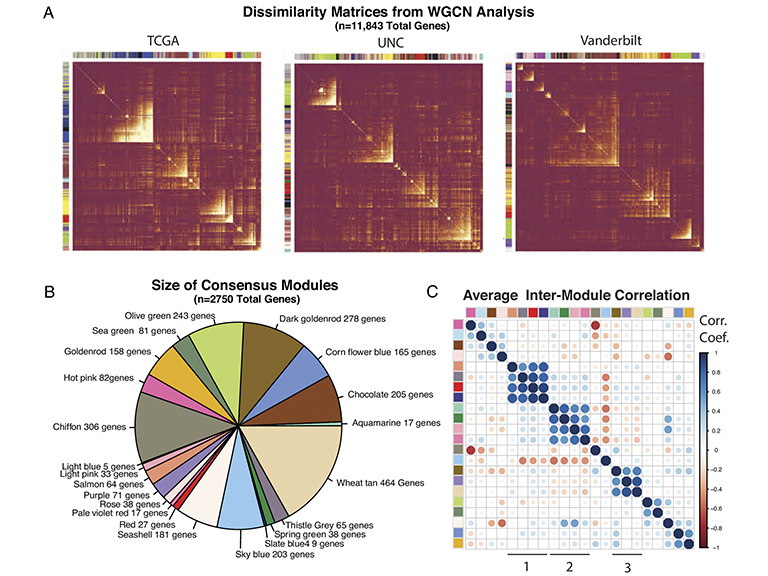
Para hacer frente a esta necesidad, los miembros del equipo coordinó una cohorte de investigación en la UNC, agarrando datos disponibles públicamente de la Universidad de Chicago, y algunos datos de validación de E1308, un gran ensayo clínico nacional de grupo cooperativo.
A continuación, analizaron las muestras tumorales e identificaron varios grupos de genes coexpresados. Solo uno de estos grupos de genes coexpresados separaba los tumores con alta y baja expresión, y el análisis de los genes de este grupo descubrió que representaban dianas de un factor de transcripción maestro llamado NF-kB. El NF-kB desempeña un papel importante en la inflamación y la muerte celular y se ha relacionado con la carcinogénesis del HNSCC.
Ambos subtipos se correlacionaban directamente con la evolución de los pacientes. Los tumores con baja actividad de NF-kB se asociaron a un peor pronóstico, mientras que los tumores con alta actividad de NF-kB se asociaron a un mejor pronóstico, aunque son notablemente diferentes entre sí, desde los genes que estaban mutados en los cánceres, los factores que impulsaban las mutaciones, el número de estas, la expresión génica del virus y su integración, la metilación génica y la infiltración de determinadas células inmunitarias en el tumor.
La supervivencia de los pacientes era la distinción más obvia, e importante, entre los dos tipos de tumores y a partir de ellos, seconstruyeron modelos celulares de cada subtipo en el laboratorio.
Los tumores con una actividad elevada de NF-kB respondían mejor a la radioterapia, lo que podía contribuir a mejorar la supervivencia de los pacientes.
En última instancia, estos datos podrían utilizarse para identificar cuál terapia puede desintensificarse con seguridad para tratar el tumor, disminuir los efectos secundarios y mejorar la calidad de vida.