
12
Contenido disponible en
www.neumologia-pediatrica.clgrande en la medida que el niño crece. La factibilidad de
remover el
stent
es importante ya que lo más probable es
que la malacia se resuelva en la medida que el niño crece y
se vuelva asintomático. Actualmente, el uso de
stents
está
limitado a situaciones particulares en que otras terapias han
fallado. Están en desarrollo
stents
reabsorbibles que podrían
resolver los principales problemas de los dispositivos actuales
y volver a situarlos como una excelente alternativa en el tra-
tamiento de las malacias.
Tratamiento según severidad
• Leve (infecciones respiratorias recurrentes): Antibióticos,
kinesioterapia respiratoria (nivel de evidencia => muy
bajo).
• Moderada (obstrucción de vía aérea moderada persisten-
te o severa intermitente): oxígenoterapia, CPAP o BiPAP
durante el sueño (nivel de evidencia => muy bajo).
• Severa (obstrucción de vía aérea de riesgo vital, necesidad
de cuidados intensivos e intubación): Cirugía (aortopexia,
traqueostomía) (nivel de evidencia => muy bajo).
En la Tabla 3 se resume el nivel de e evidencia para otras
opciones terapéuticas en TBM.
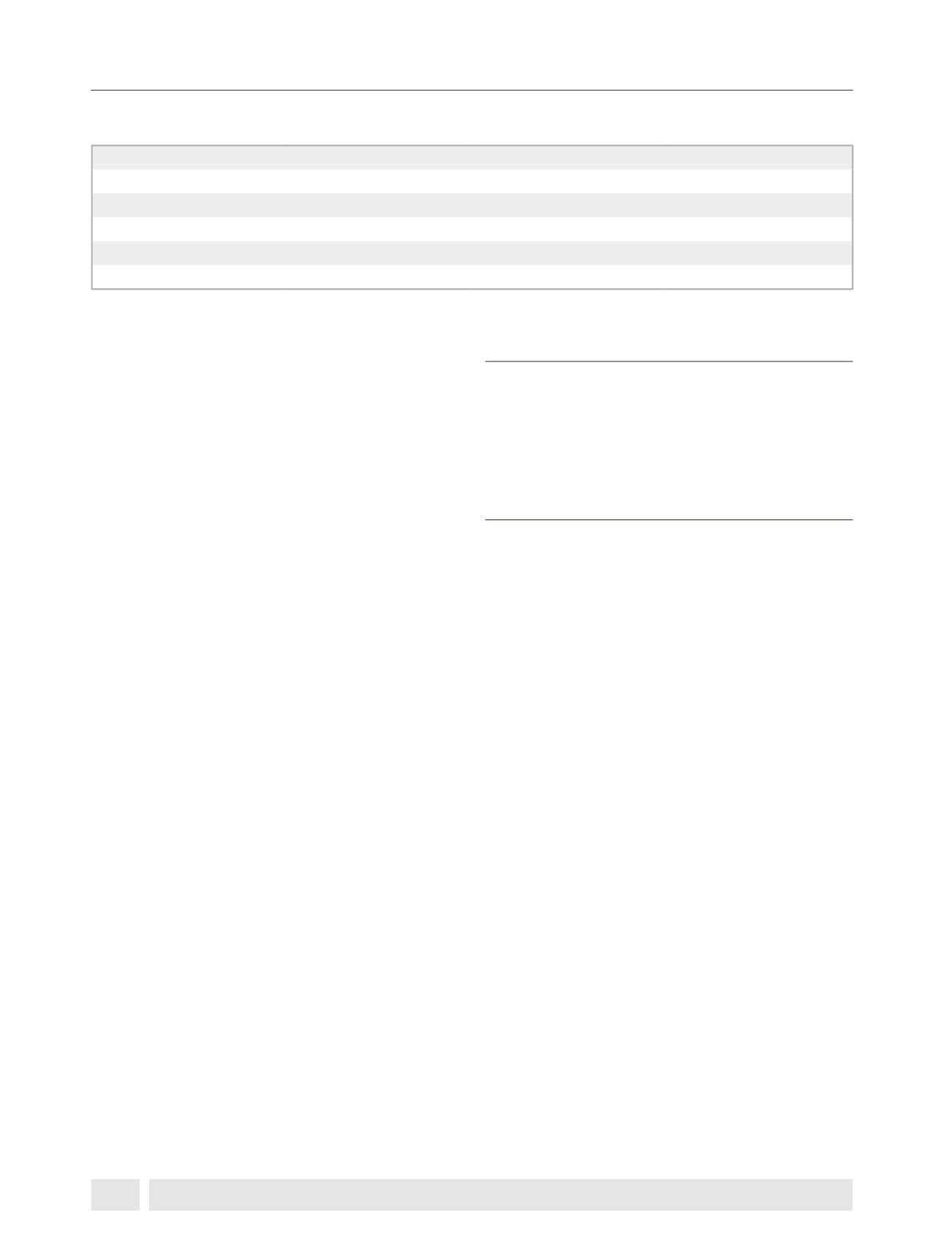
Tabla 3. Evidencia en el manejo de la traqueobroncomalacia
Terapia
Recomendación
Grado de recomendación
Calidad de la evidencia
b
2 agonistas
No de rutina
Moderada
Baja
Corticoide inhalados y orales
No de rutina
Baja
Baja
Antibióticos
En bronquitis prolongada
Baja
Baja
Kinesioterapia
Recomendada
Baja
Baja
Cirugía
En casos severos
Baja
Baja
PRONÓSTICO
La mayoría de las lesiones tiende a mejorar con el tiempo y
sólo un pequeño porcentaje permanece igual o empeora. No
es posible predecir que lesiones no mejorarán con el tiempo
con la evidencia disponible.
REFERENCIAS
1. Carden K, et al. Tracheomalacia and Tracheobronchomalacia in
Children and Adults: An In-depth Review. Chest 2005; 127: 984-
1005.
2. Masters B. Congenital Airway Lesions and Lung Disease. Pediatr
Clin N Am 2009; 56: 227-42.
3. Weinberger M, et al. Pseudo-Asthma: When Cough, Wheezing
and Dyspnea Are Not Asthma. Pediatrics 2007; 120: 855-64.
4. McNamara V, et al. Tracheomalacia. Paediatr Respir Rev 2004; 5:
147-54.
5. Boogaard R, et al. Recombinant Human DNase in Children With
Airway Malacia and Lower Respiratory Tract Infection. Pediatr
Pulmonol 2009; 44: 962-9.
Neumol Pediatr 2012; 7 (1): 6-12
Traqueobroncomalacia en niños - J. Perillán
















