
11
Contenido disponible en
www.neumologia-pediatrica.clLa DNAsa usada por 2 semanas en pacientes con TBM e
infección respiratoria no ha mostrado acelerar la recuperación
o disminuir la necesidad de antibióticos
(5)
.
Para aquellos pacientes que no mejoran o que tienen
síntomas de riesgo vital hay varias opciones terapéuticas. La
terapia clásica era la traqueostomía (TQT) y ventilación mecá-
nica prolongada. La cánula debía tener el largo suficiente para
superar la zona de malacia o agregarse un tubo interno. Los
problemas de esta estrategia incluyen la necesidad de cambiar
la cánula en la medida que el niño crece, broncoespasmo re-
currente, pérdida del mecanismo glótico de aumento de pre-
sión de vía aérea y dificultad en la decanulación. Además se
agrega injuria traqueal por la cánula e infecciones recurrentes
lo que hace que se prefiera otras modalidades terapéuticas
de ser posible. El porcentaje de niño que requiere TQT varía
entre 12 y 62%. Otros datos muestran una necesidad de
TQT en 75% de prematuros
versus
39% de niños de térmi-
no. El 71% se pude decanular a los 30 meses sin necesidad
de cirugía correctora. El 32% de niños TQT en domicilio
eran por TM en algunas series.
El CPAP es una modalidad efectiva de tratamiento para
la TM, TBM y BM moderada a severa. Evita el colapso de la
vía aérea durante la respiración funcionando como un “
stent
neumático”. Los inconvenientes del CPAP son la dificultad en
la alimentación oral, retraso en el lenguaje y eventualmente
retraso del desarrollo psicomotor. El CPAP se ha necesitado
por 22 meses en prematuros y 21 meses en lactantes de
término. Según la estimación de la duración del tratamiento
el CPAP se puede considerar el tratamiento de primera línea
para las malacias de la vía aérea o como coadyuvante de otras
terapias. Sería la única opción en BM severa.
En pacientes con formas más severas de TM que no
responden a tratamiento médico o que presentan síntomas
de riesgo vital puede ser necesario un tratamiento quirúrgico.
Son indicaciones de cirugía neumonía recurrente, obstrucción
respiratoria intermitente y la imposibilidad de extubar. La
presencia de apneas reflejas es indicación de hospitalización
hasta resolución quirúrgica.
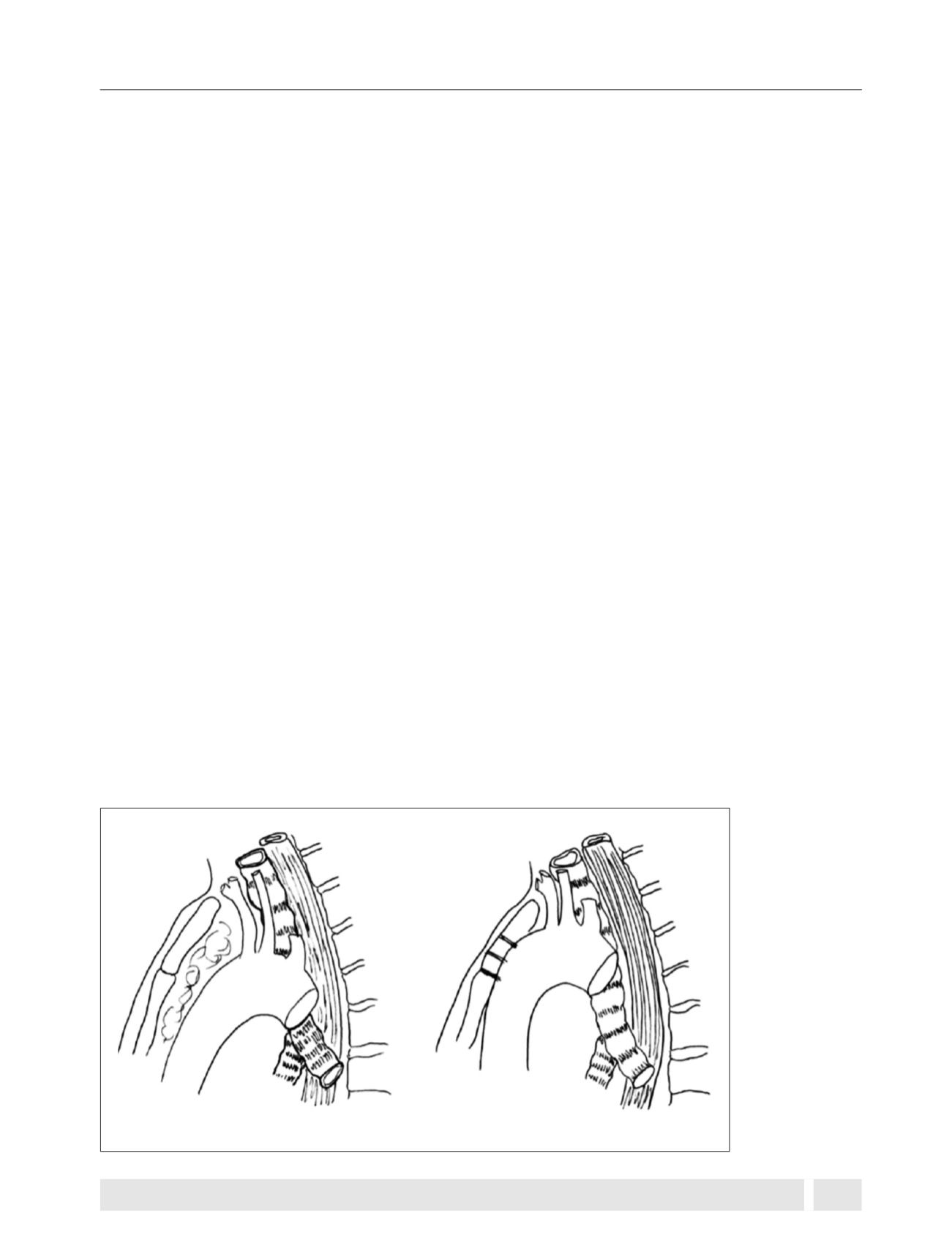
Tradicionalmente la aortopexia ha sido el procedimiento
de elección en el tratamiento de la TM severa. Se ingresa
a través de una toracotomía por el 3° espacio intercostal
derecho (u otra ruta alternativa) y se fija la pared de la aorta
a la pared posterior del esternón lo que tracciona la pared
anterior de la tráquea hacia delante. Esto aumenta el diáme-
tro anteroposterior de la tráquea y disminuye el colapso de la
misma (Figura 4). La aortopexia no siempre es exitosa (hasta
un 95%) y puede haber complicaciones (lesión vascular,
lesión del nervio frénico) por lo que se han evaluado otras
opciones quirúrgicas.
Implantes con material autólogo (costilla) o prótesis arti-
ficiales se han utilizado para dar soporte a la pared traqueal
fláccida. El soporte se puede dar suturando un material rígido
a la membrana traqueal a través de una toracotomía poste-
rolateral derecha o envolviendo ¾ del perímetro traqueal
a través de un acceso cervical anterior o una esternotomía
media. Es un procedimiento invasivo que puede no resolver
bien lesiones distales y no ser bien tolerado en pacientes más
complicados. Aparentemente no compromete el crecimiento
traqueal. Otras técnicas como traqueopexia, resección tra-
queal y reconstrucción traqueal han mostrado escaso éxito.
Los
stent
traqueales internos tienen la ventaja de ser
menos invasivos. Pueden ser de silicona o metálicos. Los
metálicos tienen la ventaja de ser más delgados y de fácil
utilización. Hay series de casos con manejo exitoso en niños,
evitando la obstrucción al flujo aéreo y permitiendo la extu-
bación. Sin embargo, la instalación no está exenta de riesgos
(incluso muerte) y la aparición posterior de tejido de granula-
ción es una complicación consistente. Otras complicaciones
son la dificultad para removerlos, muerte, fractura del
stent
,
necesidad de un
stent
adicional, migración y necesidad de
dilatar el
stent
cuando el niño crece. La ventaja de los
stent
de silicona es que es más fácil removerlos e instalar uno más
Figura 4.
Aortopexia.
Pre-aortopexia
Post-aortopexia
Traqueobroncomalacia en niños - J. Perillán
Neumol Pediatr 2012; 7 (1): 6-12
















